लेखक:
Janice Evans
निर्माण की तारीख:
27 जुलाई 2021
डेट अपडेट करें:
23 जून 2024

विषय
- कदम
- विधि 1 में से 3: थायमोमा का सर्जिकल निष्कासन
- विधि २ का ३: विकिरण चिकित्सा के साथ थायमोमा को हटाना
- विधि 3 में से 3: कीमोथेरेपी के साथ थायमोमा को हटाना
- टिप्स
थाइमोमा एक ट्यूमर है जो थाइमस में बनता है; यह सौम्य (कैंसरयुक्त नहीं) या घातक (कैंसरयुक्त) हो सकता है। घातक थायमोमा का उपचार इसके चरण पर निर्भर करेगा। इसमें आमतौर पर सर्जरी, विकिरण चिकित्सा और कीमोथेरेपी का संयोजन शामिल होता है। यह इस बात से निर्धारित होता है कि ट्यूमर आस-पास के अंगों और ऊतकों में किस हद तक फैल गया है। स्टेजिंग सिस्टम, जो आमतौर पर थाइमोमा के लिए उपयोग किया जाता है, विकास को एक से चार तक वर्गीकृत करता है, यह इस बात पर निर्भर करता है कि वे कितने बड़े हो गए हैं।
कदम
विधि 1 में से 3: थायमोमा का सर्जिकल निष्कासन
 1 समझें कि शल्य चिकित्सा द्वारा थाइमोमा को हटाने का क्या अर्थ है। सर्जरी की सफलता ट्यूमर के चरण पर निर्भर करेगी। सर्जरी आमतौर पर ट्यूमर और आसपास के ऊतकों को हटाने के लिए की जाती है। थाइमोमा को हटाने के लिए सर्जरी को थाइमेक्टोमी कहा जाता है। यह एक थोरैसिक सर्जन द्वारा किया जाता है जो छाती से संबंधित सर्जिकल प्रक्रियाओं में माहिर होता है।
1 समझें कि शल्य चिकित्सा द्वारा थाइमोमा को हटाने का क्या अर्थ है। सर्जरी की सफलता ट्यूमर के चरण पर निर्भर करेगी। सर्जरी आमतौर पर ट्यूमर और आसपास के ऊतकों को हटाने के लिए की जाती है। थाइमोमा को हटाने के लिए सर्जरी को थाइमेक्टोमी कहा जाता है। यह एक थोरैसिक सर्जन द्वारा किया जाता है जो छाती से संबंधित सर्जिकल प्रक्रियाओं में माहिर होता है। - थायमोमा को हटाने के लिए विभिन्न सर्जिकल प्रक्रियाएं की जाती हैं - इनकी रूपरेखा नीचे दी गई है।
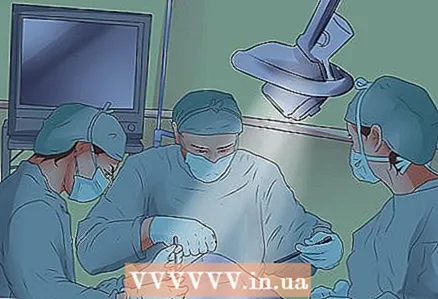 2 एक माध्यिका स्टर्नोटॉमी प्राप्त करें। यह थाइमोमा को हटाने के लिए की जाने वाली सबसे आम सर्जरी है। इस ऑपरेशन में उरोस्थि को विच्छेदित करना और आसपास के ऊतकों के साथ थाइमोमा को हटाना शामिल है। यह आमतौर पर थायमोमा के शुरुआती चरणों में किया जाता है। [
2 एक माध्यिका स्टर्नोटॉमी प्राप्त करें। यह थाइमोमा को हटाने के लिए की जाने वाली सबसे आम सर्जरी है। इस ऑपरेशन में उरोस्थि को विच्छेदित करना और आसपास के ऊतकों के साथ थाइमोमा को हटाना शामिल है। यह आमतौर पर थायमोमा के शुरुआती चरणों में किया जाता है। [  3 साइटेडेक्टिव सर्जरी करें। यह ऑपरेशन थायमोमा के बाद के चरणों में किया जाता है, जब पूरे ट्यूमर को निकालना असंभव होता है। प्रक्रिया के दौरान, यदि अवसर मिलता है, तो वे अधिकांश ट्यूमर को हटाने की कोशिश करते हैं - इससे कुछ लक्षणों को खत्म करने में मदद मिलती है। जब ट्यूमर इन क्षेत्रों में फैल गया हो तो इस सर्जरी में फेफड़े का हिस्सा या फेफड़ों की अंदरूनी परत को हटाना शामिल हो सकता है।
3 साइटेडेक्टिव सर्जरी करें। यह ऑपरेशन थायमोमा के बाद के चरणों में किया जाता है, जब पूरे ट्यूमर को निकालना असंभव होता है। प्रक्रिया के दौरान, यदि अवसर मिलता है, तो वे अधिकांश ट्यूमर को हटाने की कोशिश करते हैं - इससे कुछ लक्षणों को खत्म करने में मदद मिलती है। जब ट्यूमर इन क्षेत्रों में फैल गया हो तो इस सर्जरी में फेफड़े का हिस्सा या फेफड़ों की अंदरूनी परत को हटाना शामिल हो सकता है। - साइटेडेक्टिव सर्जरी के बाद कुछ रोगियों को सर्जरी के बाद बनी रहने वाली किसी भी कैंसर कोशिकाओं को मारने के लिए विकिरण चिकित्सा दी जा सकती है।
 4 अपने डॉक्टर को लेप्रोस्कोपिक चेस्ट सर्जरी करने दें। इस ऑपरेशन के दौरान छाती के दायीं या बायीं तरफ तीन छोटे चीरे लगाए जाते हैं। चीरों के माध्यम से एक लैप्रोस्कोप और अन्य उपकरण डाले जाते हैं।
4 अपने डॉक्टर को लेप्रोस्कोपिक चेस्ट सर्जरी करने दें। इस ऑपरेशन के दौरान छाती के दायीं या बायीं तरफ तीन छोटे चीरे लगाए जाते हैं। चीरों के माध्यम से एक लैप्रोस्कोप और अन्य उपकरण डाले जाते हैं। - एक नियम के रूप में, कैंसर के पहले चरण वाले लोगों के लिए इस ऑपरेशन की सिफारिश की जाती है। यह कैंसर के बाद के चरणों में किए गए ऑपरेशन की तुलना में बहुत कम आक्रामक ऑपरेशन है।
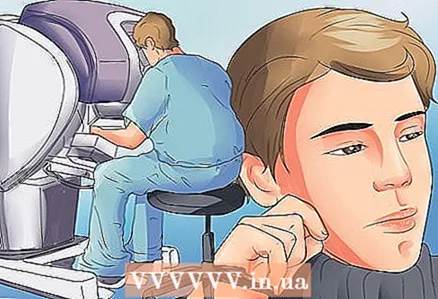 5 पता करें कि क्या आप रोबोटिक थाइमेक्टोमी के लिए उम्मीदवार हैं। इस प्रक्रिया के दौरान, रोगी की छाती में चीरा लगाया जाता है और उनके माध्यम से रोबोटिक हथियार डाले जाते हैं, जो आधार इकाई के एक तरफ स्थित होते हैं। एंडोस्कोपिक कैमरों सहित कई चिकित्सा उपकरण दूसरी तरफ से जुड़े होते हैं, जिसके साथ सर्जन शरीर के अंदर देखता है, और तेज उपकरण जिसके साथ सर्जन कट और टांके - पतले और छोटे स्केलपेल और लेजर उपकरण।
5 पता करें कि क्या आप रोबोटिक थाइमेक्टोमी के लिए उम्मीदवार हैं। इस प्रक्रिया के दौरान, रोगी की छाती में चीरा लगाया जाता है और उनके माध्यम से रोबोटिक हथियार डाले जाते हैं, जो आधार इकाई के एक तरफ स्थित होते हैं। एंडोस्कोपिक कैमरों सहित कई चिकित्सा उपकरण दूसरी तरफ से जुड़े होते हैं, जिसके साथ सर्जन शरीर के अंदर देखता है, और तेज उपकरण जिसके साथ सर्जन कट और टांके - पतले और छोटे स्केलपेल और लेजर उपकरण। - ऑपरेटिंग सर्जन एक उपकरण का उपयोग करता है जिसके साथ वह रोगी के शरीर के अंदर के उपकरणों को नियंत्रित करता है। उपकरण में मानव कलाई के समान क्षमताएं होती हैं।उपकरणों और सटीक आंदोलनों का उपयोग करते हुए, सर्जन कटौती और टांके लगाता है।
- कंप्यूटर इन आंदोलनों का अनुवाद करता है ताकि उपकरण रोगी के शरीर के अंदर एक ही प्रक्रिया करें।
विधि २ का ३: विकिरण चिकित्सा के साथ थायमोमा को हटाना
 1 समझें कि विकिरण चिकित्सा कैसे काम करती है। विकिरण शरीर के एक भाग से दूसरे भाग में ऊर्जा की गति की विशेषता है। यह ऊर्जा दृश्य प्रकाश, प्रोटॉन या एक्स-रे तरंग जैसी किरणों के रूप में हो सकती है। किस प्रकार के विकिरण का उपयोग किया जाएगा यह इस बात पर निर्भर करता है कि थाइमोमा को निकालने में कितनी ऊर्जा लगेगी।
1 समझें कि विकिरण चिकित्सा कैसे काम करती है। विकिरण शरीर के एक भाग से दूसरे भाग में ऊर्जा की गति की विशेषता है। यह ऊर्जा दृश्य प्रकाश, प्रोटॉन या एक्स-रे तरंग जैसी किरणों के रूप में हो सकती है। किस प्रकार के विकिरण का उपयोग किया जाएगा यह इस बात पर निर्भर करता है कि थाइमोमा को निकालने में कितनी ऊर्जा लगेगी। - विकिरण के दौरान, कैंसर कोशिकाओं को नष्ट करने के लिए उच्च शक्ति अदृश्य बीम का उपयोग किया जाता है। यह उनके विकास और प्रजनन को रोकने में मदद करेगा। इस पद्धति का उपयोग आमतौर पर स्थानीयकृत थाइमोमा के इलाज के लिए किया जाता है जो फैल नहीं गया है।
- यदि आप विकिरण चिकित्सा चुनते हैं, तो आप एक ऑन्कोलॉजिस्ट के साथ काम करेंगे।
 2 बाहरी बीम विकिरण चिकित्सा प्राप्त करें। विकिरण का सबसे आम प्रकार बाहरी बीम विकिरण चिकित्सा (एनएलटी) है। इस मामले में, एक उपकरण का उपयोग किया जाता है जो एक्स-रे उत्पन्न करता है, जैसा कि सामान्य एक्स-रे प्रक्रिया में होता है, केवल ये एक्स-रे विकिरणित होते हैं।
2 बाहरी बीम विकिरण चिकित्सा प्राप्त करें। विकिरण का सबसे आम प्रकार बाहरी बीम विकिरण चिकित्सा (एनएलटी) है। इस मामले में, एक उपकरण का उपयोग किया जाता है जो एक्स-रे उत्पन्न करता है, जैसा कि सामान्य एक्स-रे प्रक्रिया में होता है, केवल ये एक्स-रे विकिरणित होते हैं। - यह प्रक्रिया दर्द रहित होती है, लेकिन इसके कई दुष्प्रभाव होते हैं जैसे थकान, त्वचा का लाल होना, भूख न लगना, मतली और उल्टी के कारण वजन कम होना। यह सब विकिरण की बढ़ी हुई मात्रा के कारण होता है, जो कैंसर कोशिकाओं के साथ-साथ सामान्य कोशिकाओं को भी नुकसान पहुंचाता है।
- एक अन्य प्रकार की बाहरी बीम विकिरण चिकित्सा 3डी अनुरूप विकिरण चिकित्सा है। यह प्रक्रिया आपको लक्ष्य को सटीक रूप से हिट करने की अनुमति देती है - एक घातक ट्यूमर, जबकि आसपास के ऊतक व्यावहारिक रूप से प्रभावित नहीं होते हैं। इसका मतलब है कि पारंपरिक विकिरण चिकित्सा की तुलना में प्रक्रिया के कम दुष्प्रभाव हैं।
 3 अपने डॉक्टर को बीएमआई करने दें। गहन संग्राहक विकिरण चिकित्सा (IMRT) 3D अनुरूप विकिरण चिकित्सा का एक उन्नत रूप है जिसका उपयोग थायोमा को हटाने के लिए भी किया जा सकता है। प्रक्रिया को एक कंप्यूटर द्वारा नियंत्रित किया जाता है जो विभिन्न कोणों पर किरणों के गठित बीम को निर्देशित करता है ताकि यह सीधे ट्यूमर से टकराए।
3 अपने डॉक्टर को बीएमआई करने दें। गहन संग्राहक विकिरण चिकित्सा (IMRT) 3D अनुरूप विकिरण चिकित्सा का एक उन्नत रूप है जिसका उपयोग थायोमा को हटाने के लिए भी किया जा सकता है। प्रक्रिया को एक कंप्यूटर द्वारा नियंत्रित किया जाता है जो विभिन्न कोणों पर किरणों के गठित बीम को निर्देशित करता है ताकि यह सीधे ट्यूमर से टकराए। - बीम बीम और विकिरण तीव्रता को समायोजित किया जा सकता है ताकि स्वस्थ ऊतकों को नुकसान न पहुंचे।
 4 आंतरिक विकिरण पास करें। विकिरण स्रोत एक इम्प्लांट भी हो सकता है, जिसे सीधे ट्यूमर में रखा जाता है। विकिरण चिकित्सा के इस रूप को अंतरालीय या आंतरिक विकिरण कहा जाता है। आंतरिक विकिरण आमतौर पर कई हफ्तों के लिए बाह्य रोगियों को दिया जाता है। इसके अलावा, व्यक्ति उपचार के दौरान या बाद में रेडियोधर्मी नहीं है।
4 आंतरिक विकिरण पास करें। विकिरण स्रोत एक इम्प्लांट भी हो सकता है, जिसे सीधे ट्यूमर में रखा जाता है। विकिरण चिकित्सा के इस रूप को अंतरालीय या आंतरिक विकिरण कहा जाता है। आंतरिक विकिरण आमतौर पर कई हफ्तों के लिए बाह्य रोगियों को दिया जाता है। इसके अलावा, व्यक्ति उपचार के दौरान या बाद में रेडियोधर्मी नहीं है।  5 यह समझा जाना चाहिए कि विकिरण चिकित्सा का उपयोग अक्सर अन्य उपचारों के संयोजन में किया जाता है। विकिरण चिकित्सा ट्यूमर पुनरावृत्ति की संभावना को कम करने में मदद करती है। यह आमतौर पर सर्जरी के साथ संयोजन में प्रयोग किया जाता है क्योंकि विकिरण ट्यूमर को कम करने में मदद करता है, जिससे इसे निकालना आसान हो जाता है।
5 यह समझा जाना चाहिए कि विकिरण चिकित्सा का उपयोग अक्सर अन्य उपचारों के संयोजन में किया जाता है। विकिरण चिकित्सा ट्यूमर पुनरावृत्ति की संभावना को कम करने में मदद करती है। यह आमतौर पर सर्जरी के साथ संयोजन में प्रयोग किया जाता है क्योंकि विकिरण ट्यूमर को कम करने में मदद करता है, जिससे इसे निकालना आसान हो जाता है। - आक्रामक कैंसर के इलाज के लिए कभी-कभी कीमोथेरेपी के संयोजन में विकिरण चिकित्सा का उपयोग किया जाता है। हालांकि, इन उपचारों के संयोजन से बहुत अप्रिय दुष्प्रभाव हो सकते हैं।
- विकिरण का उपयोग अकेले उन मामलों में किया जा सकता है जहां रोगी बहुत बीमार हैं। ये रोगी आमतौर पर सर्जरी जैसी आक्रामक प्रक्रियाओं का सामना करने में असमर्थ होते हैं।
विधि 3 में से 3: कीमोथेरेपी के साथ थायमोमा को हटाना
 1 समझें कि आपके थाइमोमा को कीमोथेरेपी से कैसे हटाया जा सकता है। कीमोथेरेपी एक ऐसी प्रक्रिया है जिसका उपयोग कैंसर कोशिकाओं को मारने के लिए किया जाता है। उपचार के दौरान, दवाओं का उपयोग किया जाता है जिन्हें अंतःशिरा या मौखिक रूप से प्रशासित किया जाता है। कीमोथेरेपी के साथ, दवाएं रक्तप्रवाह में प्रवेश करती हैं और फिर अन्य अंगों की यात्रा करती हैं। यह सलाह दी जाती है जब थाइमोमा आसन्न ऊतकों और अंगों में फैल गया हो।
1 समझें कि आपके थाइमोमा को कीमोथेरेपी से कैसे हटाया जा सकता है। कीमोथेरेपी एक ऐसी प्रक्रिया है जिसका उपयोग कैंसर कोशिकाओं को मारने के लिए किया जाता है। उपचार के दौरान, दवाओं का उपयोग किया जाता है जिन्हें अंतःशिरा या मौखिक रूप से प्रशासित किया जाता है। कीमोथेरेपी के साथ, दवाएं रक्तप्रवाह में प्रवेश करती हैं और फिर अन्य अंगों की यात्रा करती हैं। यह सलाह दी जाती है जब थाइमोमा आसन्न ऊतकों और अंगों में फैल गया हो। - एक ट्यूमर को सिकोड़ने के लिए सर्जरी से पहले कीमोथेरेपी की जा सकती है जिसे सर्जरी से हटाया नहीं जा सकता है।
- यह किसी भी शेष कैंसर कोशिकाओं को मारने के लिए सर्जरी के बाद भी किया जा सकता है।कुछ ट्यूमर इतने छोटे हो सकते हैं कि सर्जन उन्हें हटा नहीं सकते।
- कीमोथेरेपी का उपयोग तब भी किया जाता है जब कोई व्यक्ति खराब स्वास्थ्य में होता है या सर्जरी नहीं कर सकता है।
 2 प्रणालीगत कीमोथेरेपी प्राप्त करें। कीमोथेरेपी दवाएं या तो मुंह से ली जा सकती हैं या शिरा या मांसपेशियों में इंजेक्ट की जा सकती हैं। दवाएं रक्तप्रवाह में प्रवेश करने और पूरे शरीर में कैंसर कोशिकाओं तक पहुंचने में सक्षम हैं। इस प्रक्रिया को प्रणालीगत कीमोथेरेपी कहा जाता है क्योंकि यह शरीर में सभी प्रणालियों को प्रभावित करती है।
2 प्रणालीगत कीमोथेरेपी प्राप्त करें। कीमोथेरेपी दवाएं या तो मुंह से ली जा सकती हैं या शिरा या मांसपेशियों में इंजेक्ट की जा सकती हैं। दवाएं रक्तप्रवाह में प्रवेश करने और पूरे शरीर में कैंसर कोशिकाओं तक पहुंचने में सक्षम हैं। इस प्रक्रिया को प्रणालीगत कीमोथेरेपी कहा जाता है क्योंकि यह शरीर में सभी प्रणालियों को प्रभावित करती है।  3 क्षेत्रीय कीमोथेरेपी के बारे में अपने डॉक्टर से बात करें। कीमोथेरेपी शरीर के एक विशिष्ट क्षेत्र, जैसे पेट या रीढ़ की हड्डी में भी दी जा सकती है, जहां थाइमोमा का गठन हुआ है। यह एक स्थानीय उपचार है जो एक विशिष्ट क्षेत्र में मौजूद कैंसर कोशिकाओं को नष्ट करता है।
3 क्षेत्रीय कीमोथेरेपी के बारे में अपने डॉक्टर से बात करें। कीमोथेरेपी शरीर के एक विशिष्ट क्षेत्र, जैसे पेट या रीढ़ की हड्डी में भी दी जा सकती है, जहां थाइमोमा का गठन हुआ है। यह एक स्थानीय उपचार है जो एक विशिष्ट क्षेत्र में मौजूद कैंसर कोशिकाओं को नष्ट करता है।  4 पता करें कि कीमोथेरेपी के दौरान कौन सी दवाएं दी जाती हैं। विभिन्न कीमोथेरेपी दवाएं हैं जिन्हें उपचार के दौरान निर्धारित किया जा सकता है। इनमें शामिल हैं: कार्बोप्लाटिन, सिस्प्लैटिन, साइक्लोफॉस्फेमाइड, डॉक्सोरूबिसिन, एटोपोसाइड, इफोसामाइड, ऑक्टेरोटाइड, पैक्लिटैक्सेल, और पेमेट्रेक्सेड। आमतौर पर थाइमोमा के इलाज के लिए उपयोग किए जाने वाले संयोजनों में शामिल हैं:
4 पता करें कि कीमोथेरेपी के दौरान कौन सी दवाएं दी जाती हैं। विभिन्न कीमोथेरेपी दवाएं हैं जिन्हें उपचार के दौरान निर्धारित किया जा सकता है। इनमें शामिल हैं: कार्बोप्लाटिन, सिस्प्लैटिन, साइक्लोफॉस्फेमाइड, डॉक्सोरूबिसिन, एटोपोसाइड, इफोसामाइड, ऑक्टेरोटाइड, पैक्लिटैक्सेल, और पेमेट्रेक्सेड। आमतौर पर थाइमोमा के इलाज के लिए उपयोग किए जाने वाले संयोजनों में शामिल हैं: - साइक्लोफॉस्फेमाइड, सिस्प्लैटिन और डॉक्सोरूबिसिन।
- पैक्लिटैक्सेल और कार्बोप्लाटिन।
- सिस्प्लैटिन और एटोपोसाइड।
 5 कीमोथेरेपी के दुष्प्रभावों पर विचार किया जाना चाहिए। कीमोथेरेपी से आपको कौन से दुष्प्रभाव अनुभव हो सकते हैं यह दवा और इसकी खुराक पर निर्भर करेगा। हालांकि, आम दुष्प्रभावों में शामिल हैं:
5 कीमोथेरेपी के दुष्प्रभावों पर विचार किया जाना चाहिए। कीमोथेरेपी से आपको कौन से दुष्प्रभाव अनुभव हो सकते हैं यह दवा और इसकी खुराक पर निर्भर करेगा। हालांकि, आम दुष्प्रभावों में शामिल हैं: - मतली, उल्टी, संक्रमण की प्रवृत्ति, दस्त, भूख में कमी, बालों का झड़ना और थकान।
टिप्स
- मोटे रोगियों के लिए रोबोटिक थाइमेक्टोमी की सिफारिश की जाती है क्योंकि यह कम आक्रामक होता है।



