विषय
जुवेनाइल डायबिटीज, जिसे अब टाइप 1 डायबिटीज या इंसुलिन-डिपेंडेंट मेलिटस डायबिटीज (IDDM) के नाम से जाना जाता है, अग्न्याशय के कारण होने वाली बीमारी है जो अब इंसुलिन का उत्पादन नहीं करती है। इंसुलिन एक महत्वपूर्ण हार्मोन है जो रक्त में शर्करा (ग्लूकोज) की मात्रा को नियंत्रित करने और कोशिकाओं के लिए ग्लूकोज को ऊर्जा में परिवर्तित करने में भूमिका निभाता है। यदि शरीर पर्याप्त इंसुलिन का उत्पादन नहीं करता है, तो रक्तप्रवाह में ग्लूकोज स्टोर हो जाता है और रक्त शर्करा का स्तर बढ़ जाता है। हालांकि टाइप 1 मधुमेह का कोई इलाज नहीं है, आप इंसुलिन थेरेपी, जीवनशैली में बदलाव और मधुमेह शिक्षा के संयोजन के माध्यम से अपने मधुमेह को प्रभावी ढंग से प्रबंधित करना सीख सकते हैं।
कदम
भाग 1 का 3: इंसुलिन थेरेपी शुरू करना

इंसुलिन थेरेपी की मूल बातें जानें। मधुमेह वाले अधिकांश लोगों के लिए, डॉक्टर आमतौर पर एक इंसुलिन संयोजन की सलाह देते हैं जिसमें विभिन्न प्रकार की कार्रवाई के साथ कई प्रकार के इंसुलिन शामिल होते हैं। वास्तव में, धीमी और तेजी से अभिनय इंसुलिन का संयोजन सबसे सुरक्षित और सबसे उपयुक्त माना जाता है। आम तौर पर भोजन से पहले हाइपरग्लाइसेमिया से निपटने के लिए फास्ट-एक्टिंग इंसुलिन भोजन से पहले लिया जाता है और सामान्य रक्त शर्करा के स्तर को बनाए रखने और हाइपरग्लाइसीमिया को रोकने के लिए भोजन के बाद धीमी गति से काम करने वाले इंसुलिन का उपयोग किया जाता है।- इंसुलिन को इसकी कार्रवाई की अवधि के आधार पर चार श्रेणियों में बांटा गया है: तेज, छोटा, मध्यम और धीमा। इंसुलिन ग्लुलिसिन, लिसप्रो, और एस्पर्ट तेजी से अभिनय के समूह से संबंधित हैं, सामान्य इंसुलिन; जिंक का घोल लघु-अभिनय इंसुलिन है; हेंडोर्न प्रोटोमिन न्यूट्रल (NPH) एक मामूली अभिनय इंसुलिन है; glargine और detemir धीमे अभिनय वाले इंसुलिन हैं।
- इंसुलिन विभिन्न प्रकार के संयोजनों और खुराक में उपलब्ध है। आपका डॉक्टर आपकी वर्तमान स्थिति के आधार पर उचित इंसुलिन निर्धारित करेगा।
- प्रत्येक प्रकार का इंसुलिन अलग-अलग ब्रांड के अंतर्गत आता है, जैसे हमालोग, नोवोलिन और लैंटस।

इंसुलिन थेरेपी के विभिन्न रूपों पर विचार करें। वर्तमान में चार रूप हैं:- दिन में दो बार करें: भोजन से पहले, रात के खाने से पहले इंसुलिन की 2 खुराक और 1 खुराक का उपयोग करें। NPH को अक्सर विशिष्ट आवश्यकताओं के अनुसार खुराक में लघु या लघु-अभिनय इंसुलिन के साथ लिया जाता है।
- मिश्रित मोड: इस आहार में नाश्ते से पहले एनपीएच और लघु-अभिनय इंसुलिन शामिल हैं, इसके बाद रात के खाने से पहले लघु या त्वरित-अभिनय इंसुलिन और सोते समय एनपीएच शामिल हैं। यह आहार सुबह और रात को हाइपरग्लाइसेमिया को रोकने में मदद करता है।
- मल्टी-डोज़ इंजेक्शन दैनिक या (एमडीआई)इस आहार में भोजन से पहले फास्ट-एक्टिंग इंसुलिन के अलावा दिन में एक या दो बार धीमी गति से अभिनय करने वाले इंसुलिन को इंजेक्ट करना शामिल है, प्रत्येक भोजन के साथ कार्बोहाइड्रेट के सेवन के लिए समायोजन, और फिर ग्लूकोज का स्तर। भोजन के बाद खून में।
- निरंतर चमड़े के नीचे इंसुलिन जलसेक (CSII): यह लगातार धीमी गति से काम करने वाला इंसुलिन का एक रूप है जिसमें बैटरी चालित इंसुलिन पंप 24 घंटे के लिए एक चर दर पर और प्रत्येक भोजन से पहले एक इंसुलिन गोली के साथ होता है। यदि रक्त शर्करा का स्तर सामान्य से अधिक है, तो खुराक में वृद्धि की जा सकती है। इस प्रकार का उपकरण काफी सुविधाजनक है; उन्हें एक घंटे तक रोका जा सकता है या मांग पर फिर से शुरू किया जा सकता है। मरीज भोजन के कार्बोहाइड्रेट स्तर और कैलोरी सेवन के अनुसार इंसुलिन की खुराक को स्व-समायोजित कर सकते हैं।

इंसुलिन थेरेपी की जटिलताओं के लिए देखें। जब आप इंसुलिन लेते हैं तो आप हमेशा निम्न जटिलताओं के उच्च जोखिम में होते हैं:- हाइपोग्लाइसीमिया समस्या तब होती है जब रक्त शर्करा 54mg / dl से कम हो जाता है। इसका परिणाम पेलपिटेशन, हार्ट पल्पिटेशन, मतली, उल्टी, अत्यधिक पसीना और कंपकंपी है। यदि इन लक्षणों को नजरअंदाज किया जाता है और रक्त शर्करा 50mg / dl से कम हो जाता है, तो आपको थकान, सिरदर्द, बोलने में कठिनाई, चिड़चिड़ापन और भ्रम हो सकता है। यदि लक्षण लक्षणों की अनदेखी करना जारी रखते हैं, तो आप चेतना और आक्षेप खो सकते हैं। इंसुलिन पर निर्भर रोगियों को ग्लूकोज या फलों का रस अपने साथ ले जाना चाहिए क्योंकि ग्लूकोज का सिर्फ 15 ग्राम हाइपोग्लाइसीमिया को बेअसर करने और आपको बेहतर महसूस करने में मदद करने के लिए पर्याप्त है।
- इंसुलिन एलर्जी एलर्जी का प्रभाव इंजेक्शन स्थल पर लाल चकत्ते या एनाफिलेक्सिस नामक खतरनाक अतिसंवेदनशीलता प्रतिक्रिया हो सकती है (हालांकि यह एक बहुत ही दुर्लभ मामला है)। मानव इंसुलिन में एलर्जी की प्रतिक्रिया आम है, जिसे मानव शरीर में इंसुलिन को दोहराने के लिए एक प्रयोगशाला में संश्लेषित किया जाता है; आमतौर पर इस प्रतिक्रिया को एंटीहिस्टामाइन या कॉर्टिकोस्टेरॉइड के साथ नियंत्रित किया जा सकता है।
- इंसुलिन प्रतिरोध शुद्ध इंसुलिन का पता लगाने के उच्च स्तर के कारण यह स्थिति काफी दुर्लभ है। अतीत में, शरीर इंसुलिन के खिलाफ एंटीबॉडी का उत्पादन करने में सक्षम था। नतीजतन, रोगी को उच्च आवृत्ति पर इंसुलिन की खुराक बढ़ानी पड़ती है।
नियमित इंसुलिन खुराक का उपयोग करें। किशोर मधुमेह में इंसुलिन इंजेक्शन या पंप की आवश्यकता होती है; मौखिक दवाएं सही विकल्प नहीं हैं। दैनिक मधुमेह को प्रभावी ढंग से प्रबंधित करने के लिए, आपको इंसुलिन इंजेक्शन (हाइपोग्लाइसीमिया के सबूत को संतुलित करने) के साथ अपने रक्त शर्करा के स्तर की स्वयं निगरानी करने की आवश्यकता है।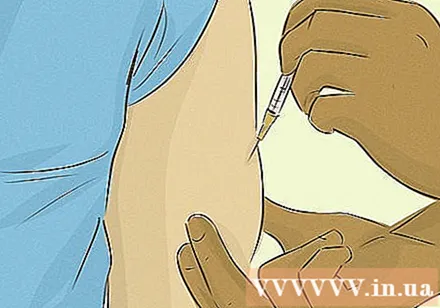
- इंजेक्शन विधि के लिए, आप त्वचा के नीचे दवा इंजेक्ट करने के लिए एक सुई और सिरिंज, या एक इंसुलिन पेन का उपयोग करते हैं। सुइयों के लिए कई प्रकार के आकार आते हैं, जो आपके लिए सबसे उपयुक्त हैं।
- इंसुलिन पंप विधि के लिए, आप अपने शरीर के बाहर एक सेल फोन के आकार का एक उपकरण पहनते हैं। एक ट्यूब जो इंसुलिन को एक कैथेटर से जोड़ती है जो आपके पेट की त्वचा के नीचे जुड़ी होती है। इंसुलिन की सही खुराक देने के लिए पंप को क्रमादेशित किया जाता है। वैकल्पिक रूप से आप एक वायरलेस पंप का उपयोग कर सकते हैं।
- कम रक्त शर्करा के कारण वजन, आयु, प्रति भोजन कार्बोहाइड्रेट की मात्रा, शारीरिक गतिविधि और हाइपोग्लाइसीमिया जैसे मानदंडों के आधार पर इंसुलिन की आवश्यकताओं को निर्धारित किया जाता है।
- आयु, लिंग, बॉडी मास इंडेक्स और उपचार के प्रकार (बाधित या निरंतर) के आधार पर, कुल दैनिक इंसुलिन की खुराक 0.5 से 1 यूनिट / किग्रा / दिन तक भिन्न हो सकती है। यह सब रोगी पर निर्भर करता है। दवा प्रशासन की सही खुराक और विधि निर्धारित करने के लिए अपने चिकित्सक और / या मधुमेह चिकित्सक से परामर्श करें।
अपने रक्त शर्करा के स्तर की निगरानी कैसे और कब करें, समझें। प्रभावी मधुमेह प्रबंधन के लिए, आपको नियमित रूप से स्व-निगरानी की आवश्यकता होती है। सभी प्रकार के 1 मधुमेह रोगियों को यह जानने की जरूरत है कि घर पर अपने ग्लूकोज के स्तर को कैसे मॉनिटर करना है और अपने रक्त शर्करा के स्तर को रिकॉर्ड करना है। यह वह है जिसके बारे में आपको अपने डॉक्टर से बात करनी चाहिए।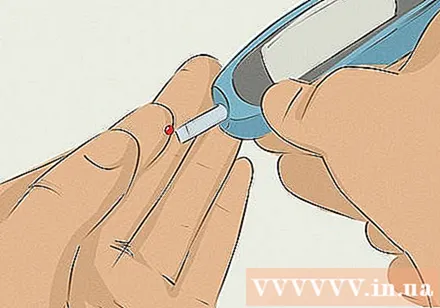
- आपको अपनी रक्त शर्करा को दिन में कम से कम चार बार जांचना और रिकॉर्ड करना चाहिए; अमेरिकन डायबिटीज एसोसिएशन खाने, सोने, व्यायाम और ड्राइविंग से पहले परीक्षण की सलाह देता है।
- अपने रक्त शर्करा के स्तर की जांच करने के लिए, आप एक निरंतर ग्लूकोज मॉनिटर (सीजीएम) का उपयोग कर सकते हैं, इसे अपने शरीर से जोड़ सकते हैं और हर कुछ मिनटों में आपके रक्त शर्करा के स्तर की निगरानी के लिए त्वचा के नीचे एक तेज सुई का उपयोग कर सकते हैं। यह रक्त शर्करा के स्तर की निगरानी में नवीनतम नवाचारों में से एक है।
- हालांकि, आप एक पारंपरिक रक्त ग्लूकोज मीटर का भी उपयोग कर सकते हैं, जो एक मापने की प्लेट को एक छोटे उपकरण से जोड़ता है। फिर अपनी उंगलियों से रक्त निकालने के लिए एक सुई का उपयोग करें और इसे मापने की प्लेट पर रखें और स्क्रीन पर रक्त ग्लूकोज पढ़ने के लिए प्रतीक्षा करें।
सामान्य रक्त शर्करा के स्तर को पहचानें। टाइप 1 डायबिटीज के साथ, आपको यह सुनिश्चित करने के लिए लगातार अपने ग्लूकोज के स्तर की निगरानी करनी चाहिए कि आपका शरीर ठीक से काम कर रहा है या नहीं। फिर आपको यह निर्धारित करने की आवश्यकता है कि रक्त शर्करा का स्तर मध्यम कैसे है और बहुत अधिक या बहुत कम नहीं है। यहां आपको जानना आवश्यक है:
- अपने दैनिक जीवन और नियमित निगरानी में, आपको अपने रक्त शर्करा के स्तर को बनाए रखना चाहिए खाने से पहले 70-130 मिलीग्राम / डीएल से। खाने के बादआपको अपना ब्लड शुगर 180 mg / dl से कम रखना चाहिए।
- HbA1c परीक्षण के परिणामों में, हीमोग्लोबिन ग्लूकोज प्रतिक्रिया 7% से कम होनी चाहिए।
- हालांकि, यह ध्यान रखना महत्वपूर्ण है कि अमेरिकन एसोसिएशन ऑफ क्लिनिकल एंडोक्राइन डिसऑर्डर (AACE) डॉक्टरों का मानना है कि सामान्य रक्त शर्करा का स्तर व्यक्तिगत रोगी (आयु, व्यवसाय, संबंध आदि) पर निर्भर करता है। शारीरिक स्थिति, परिवार का समर्थन, आदि)। उदाहरण के लिए, यदि रोगी को हृदय रोग, लगातार हाइपोग्लाइसीमिया, न्यूरोपैथी, या मादक द्रव्यों का सेवन है, तो डॉक्टर उच्च रक्त शर्करा के स्तर को निर्धारित कर सकते हैं, जैसे कि एक अंधेरे हीमोग्लोबिन प्रतिक्रिया की एकाग्रता। 8% है और खाने से पहले ग्लूकोज का स्तर 100-150 mg / dl है।
भाग 2 का 3: जीवन शैली में संशोधन
निवारक उपायों के महत्व को समझें। टाइप 1 मधुमेह का निदान स्वीकार करना मुश्किल हो सकता है। हालांकि, यदि आप निवारक कार्रवाई करते हैं, तो निदान करने के बाद भी, आप अपनी जीवनशैली को आसानी से अपनी स्थिति में ढाल सकते हैं। टाइप 1 डायबिटीज के विकास को रोकने के लिए यह दृष्टिकोण न होने के बावजूद, आप अभी भी जटिलताओं को रोकने के लिए और बीमारी के बढ़ने की दर को कम करने के लिए नियमित देखभाल और उपचार कर सकते हैं।
- जैसा कि कहावत है, "रोकथाम इलाज से बेहतर है।" इंसुलिन थेरेपी, आहार की निगरानी, और स्वस्थ रहने की आदतों के साथ, आप मधुमेह के साथ रह सकते हैं और गंभीर जटिलताओं के विकास को रोक सकते हैं, जैसे हृदय रोग या मानसिक क्षति। माहवारी, गुर्दे, और आंख (अंधापन सहित)।

भोजन योजना। प्रभावी रक्त शर्करा नियंत्रण के लिए, आपको लगातार भोजन का सेवन और खाने की आवृत्ति को समायोजित करने और साथ ही इंसुलिन की खुराक के साथ संतुलन बनाए रखने की आवश्यकता होती है। भोजन का प्रकार और प्रत्येक भोजन का समय रक्त में ग्लूकोज की कमी के कारण हाइपरग्लाइसेमिया और हाइपोग्लाइसीमिया को रोकने में महत्वपूर्ण भूमिका निभाता है।- हाइपोग्लाइसीमिया से बचने के लिए हमेशा दो से तीन घंटे के अंतराल पर छोटे भोजन का सेवन करें। दैनिक कैलोरी की आवश्यकता को पूरा करें, जैसे कि नाश्ते के लिए 20%, दोपहर के भोजन के लिए 35%, रात के खाने के लिए 15% और रात के खाने के लिए 30%।

पौष्टिक भोजन. सही डायबिटीज नियंत्रण आहार कैलोरी, चीनी, संतृप्त वसा, कोलेस्ट्रॉल और कार्बोहाइड्रेट में कम है। यहाँ कुछ उपयोगी सुझाव दिए गए हैं:- प्रतिदिन 180-240 ग्राम प्रोटीन का सेवन करें। 85 ग्राम सेवारत कार्ड के एक डेक के बराबर है, इसलिए आपको दो सर्विंग्स या लगभग अपने दैनिक आहार में खाना चाहिए। अंडे, लीन मीट, त्वचा रहित चिकन, मछली, सोयाबीन, टोफू, नट्स, फलियां, दूध, और डेयरी उत्पाद सभी प्रोटीन युक्त खाद्य पदार्थ हैं।
- फाइबर युक्त खाद्य पदार्थ, जैसे कि साबुत जई, prunes, हरी सब्जियां, पालक, लाल बीन्स, अजवाइन, सेम, और जामुन खाएं।
- प्रोसेस्ड फूड से बचें जिसमें शक्कर और प्रिजर्वेटिव्स जैसे जैम, सिरप, आइसक्रीम, कुकीज, बेक्ड माल, ब्रेड आदि हों।
- परिष्कृत कार्बोहाइड्रेट, जैसे परिष्कृत आटा, सफेद ब्रेड, और मिश्रित चावल जैसे जटिल कार्बोहाइड्रेट जैसे कि साबुत अनाज ब्रेड, साबुत अनाज, और ब्राउन चावल बदलें। आप पपीता, सेब, केला, और नाशपाती भी खा सकते हैं।
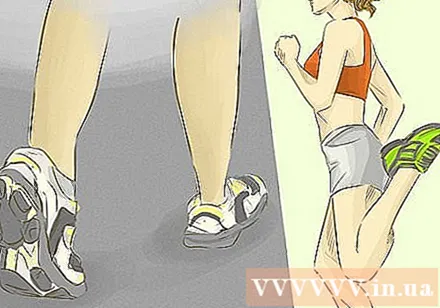
शारीरिक गतिविधि। अभ्यास मध्यम शरीर के चयापचय और वसा और कार्बोहाइड्रेट के चयापचय को बढ़ाकर इंसुलिन बढ़ाने वाला प्रभाव पड़ता है। आप सुबह और रात में आधे घंटे तक टहल सकते हैं और साथ ही नृत्य, योग, तैराकी, या लंबी पैदल यात्रा जैसी मनोरंजक गतिविधियों में भाग ले सकते हैं। आपको सप्ताह में तीन बार 150 मिनट के मध्यम कार्डियो के साथ-साथ प्रतिरोध प्रशिक्षण (जैसे भारोत्तोलन) करना चाहिए।- हालांकि, यह overtraining से बचने के लिए महत्वपूर्ण है। अन्यथा इससे खतरनाक हाइपोग्लाइसीमिया हो सकता है। अपने शरीर की सहने की क्षमता पर नज़र रखने के लिए धीरे-धीरे अपनी शारीरिक गतिविधि के स्तर को बढ़ाएँ। व्यायाम आहार शुरू करने से पहले आपको अपने डॉक्टर से भी सलाह लेनी चाहिए।
- पानी का खूब सेवन करें ताकि आपका शरीर निर्जलित न हो, और व्यायाम से पहले और बाद में शर्करा के स्तर को नियंत्रित करें। शारीरिक गतिविधि रक्त शर्करा के स्तर को कम करती है, इसलिए प्री-वर्कआउट इंसुलिन को 20-30% तक कम करना महत्वपूर्ण है। इंसुलिन शरीर द्वारा उत्पादित इंसुलिन की तुलना में इंजेक्शन साइट पर अधिक आसानी से सक्रिय है, इसलिए इंसुलिन के स्तर के प्रति सावधान रहें। जैसा कि ऊपर उल्लेख किया गया है, आपको व्यायाम के दौरान रक्त शर्करा के स्तर को नियंत्रित करने के लिए कुछ सुझावों के लिए अपने डॉक्टर से परामर्श करना चाहिए।
- भारी व्यायाम की आवश्यकता वाले इंसुलिन-निर्भर रोगियों को सक्रिय मांसपेशी समूह से दूर क्षेत्रों में इंसुलिन इंजेक्ट करना चाहिए।
शरीर की स्वच्छता को प्राथमिकता दें। यह टाइप 1 मधुमेह के रोगियों के लिए एक बहुत ही महत्वपूर्ण कारक है, विशेष रूप से त्वचा, दांत और पैरों की स्वच्छता। इन क्षेत्रों में सूजन इंसुलिन की आवश्यकताओं को बढ़ा सकती है, इसलिए आपको खुराक को तदनुसार समायोजित करना होगा। हालांकि, जब तक आप अच्छी स्वच्छता बनाए रखते हैं और अच्छे स्वास्थ्य को बनाए रखते हैं, तब तक आप सूजन को नियंत्रण में रख सकते हैं।
- शारीरिक गतिविधि करने के बाद स्नान करें। हमेशा साफ और अपनी बाहों, पीठ, जननांगों और पैरों के नीचे की त्वचा को सूखा रखें।
- नियमित रूप से अपने पैरों की जाँच करें और किसी भी चोट और छाले का तुरंत इलाज करें। आपके पैर को पर्याप्त रक्त प्रदान किया जाना चाहिए और नियमित रूप से मालिश किया जाना चाहिए।
- खरोंच के कारण होने वाले संक्रमण को रोकने के लिए सूखी और खुजली वाली त्वचा के लिए मॉइस्चराइज़र लागू करें।
- फोड़े, फुंसी या जिल्द की सूजन का तुरंत इलाज करें। आप घर पर घाव को साफ करने के लिए जीवाणुरोधी एजेंटों और हाइड्रोजन पेरोक्साइड का उपयोग कर सकते हैं, लेकिन अगर आपको सूजन, निर्वहन या बुखार का अनुभव होता है, तो आपको अपने डॉक्टर से एंटीबायोटिक लेने की आवश्यकता है।
- टाइप 1 मधुमेह अक्सर महिलाओं में आंत्र योनि खमीर संक्रमण और सामान्य रूप से जिल्द की सूजन की ओर जाता है। साफ, सूती अंडरवियर पहनकर और अपने जननांग क्षेत्र को साफ और सूखा रखकर संक्रमण को रोकें। जननांग क्षेत्र में बैक्टीरिया को बढ़ने से रोकने के लिए तुरंत गंदे कपड़े और स्नान सूट में बदलाव करें।
अस्वास्थ्यकर और नशे की आदतों को छोड़ दें। धूम्रपान, शराब, तंबाकू चबाना, मादक द्रव्यों के सेवन और अन्य प्रकार के व्यसन से बाहर निकलें। इन पदार्थों का कोई भी उपयोग, साँस लेना या एक्सपोज़र रक्त शर्करा के स्तर में अप्रत्याशित उतार-चढ़ाव का कारण बन सकता है। आपको अपने स्वास्थ्य को जोखिम में नहीं डालना चाहिए।
- इसके अलावा, शराब, तंबाकू का धुआं और अन्य दवाओं का मधुमेह की तुलना में शारीरिक और मानसिक स्वास्थ्य पर अधिक प्रतिकूल प्रभाव पड़ता है। आपको अपने समग्र स्वास्थ्य और कल्याण को सुनिश्चित करने के लिए दवाओं और दवाओं को छोड़ने पर विचार करना चाहिए।
- आपको शराब नहीं छोड़ना है, लेकिन इसे सीमित होना चाहिए क्योंकि यह आपके रक्त शर्करा को बढ़ा या कम कर सकता है, जो अवशोषण के स्तर और भोजन के खाने पर निर्भर करता है। मॉडरेशन (दिन में एक से दो ड्रिंक) और भोजन के साथ पीएं।
तनाव कम करना. स्वस्थ तरीके से मधुमेह से निपटने की कुंजी प्रभावी तनाव प्रबंधन है। ऐसा इसलिए है क्योंकि तनाव के जवाब में शरीर द्वारा निर्मित हार्मोन आपके द्वारा उपयोग किए जाने वाले इंसुलिन के प्रभावी कामकाज को बाधित कर सकते हैं। यह मधुमेह के लिए गंभीर परिणामों के साथ तनाव और निराशा का एक दुष्चक्र बनाता है।
- ब्रेक लेने के लिए उन चीजों का आनंद लें, जैसे कि पढ़ना, परिवार के साथ समय बिताना या बागवानी।
- सांस लेने के व्यायाम, योग, ध्यान और प्रगतिशील विश्राम चिकित्सा सहित विश्राम तकनीकों का उपयोग करें। आप बैठकर या लेटकर और अपने हाथों और पैरों को आराम देकर सांस लेने के व्यायाम कर सकते हैं। एक गहरी साँस लें और फिर जोर से साँस छोड़ें जब तक कि सभी हवा निष्कासित न हो जाए। साँस छोड़ते और फिर से साँस छोड़ते हुए धीरे-धीरे अपनी मांसपेशियों को आराम दें। दिन में कम से कम 10 मिनट तक व्यायाम जरूर करें।
- एक और विश्राम तकनीक शरीर की गतिविधि है। आप अपने शरीर को इधर-उधर घुमाकर, खींचते हुए, और अपने आप को हिलाते हुए आराम कर सकते हैं।
नियमित स्वास्थ्य जांच करवाएं। डायबिटीज एक अन्य दुर्बल करने वाली बीमारी है अगर इसकी उचित निगरानी और उपचार न किया जाए। एक स्वस्थ जीवन शैली के अलावा, आपको यह आकलन करने के लिए एक शारीरिक परीक्षा का समय निर्धारित करना चाहिए कि आपका शरीर मधुमेह के प्रति कितनी अच्छी प्रतिक्रिया देता है और जटिलताओं को रोकने के लिए जल्दी हस्तक्षेप करता है।
- हर दिन अपने रक्त शर्करा की जांच करने के अलावा, आपको अपने मधुमेह नियंत्रण स्तर का आकलन करने के लिए वर्ष में दो से चार बार A1c परीक्षण की आवश्यकता होगी। HbA1c (ग्लाइकेटेड हीमोग्लोबिन) परीक्षण रक्त में रक्त शर्करा के हीमोग्लोबिन के प्रतिशत को मापकर पिछले दो से तीन महीनों में आपके ग्लूकोज स्तर के बारे में जानकारी प्रदान करता है। यह लाल रक्त कोशिकाओं में ऑक्सीजन ले जाने वाला प्रोटीन है। आपका रक्त शर्करा का स्तर जितना अधिक होगा, उतना ही चीनी हीमोग्लोबिन के लिए बाध्य होता है। यह परीक्षण मधुमेह मूल्यांकन, प्रबंधन और अनुसंधान के लिए मानक परीक्षण है।
- आपको डायबिटिक रेटिनोपैथी, रेटिनोपैथी के लिए स्क्रीन पर हर साल अपनी आंखों की जांच और निगरानी के लिए सीरम क्रिएटिनिन (मांसपेशी चयापचय से अपशिष्ट) की आवश्यकता होती है, जो दृष्टि हानि या हानि का कारण बन सकता है। , और गुर्दे की बीमारी।
- दिल की बीमारी के लिए आपको अपना लिपिड और ब्लड प्रेशर साल में चार बार जांचना चाहिए, यदि कोई हो।
- दैनिक इंसुलिन इंजेक्शन और बिगड़ा घाव भरने के साथ संक्रमण के उच्च जोखिम के कारण टेटनस वैक्सीन की भी सिफारिश की जाती है।
- सभी टीकाकरण अवश्य करवाएं। सालाना फ्लू शॉट और निमोनिया का टीका लगवाएं। रोग नियंत्रण और रोकथाम केंद्र भी हेपेटाइटिस बी के टीकाकरण की सलाह देते हैं यदि आपको टीका नहीं लगाया गया है और आपको टाइप 1 या टाइप 2 मधुमेह है। आपको पूरी तरह से टीकाकरण करने की आवश्यकता है क्योंकि उच्च रक्त शर्करा आपके प्रतिरक्षा प्रणाली को कमजोर कर सकता है। अनुवाद करना।
अपने आप को लैस करो। हाइपोग्लाइसीमिया से निपटने के लिए मास्टर तकनीक यदि ऐसा होता है, खासकर जब बाहर। यह जानना महत्वपूर्ण है कि हाइपोग्लाइसीमिया जानलेवा हो सकता है और आपको ब्लड शुगर की समस्याओं के लिए तैयारी करने के लिए कदम उठाने की जरूरत है।
- अपने बैग में चीनी की गोलियां, कैंडी या फलों का रस लें और जब हाइपोग्लाइसीमिया के लक्षण हों तो इसे अपने साथ ले जाएं।
- हाइपोग्लाइसीमिया और इसके उपचार के बारे में जानकारी के साथ एक कार्ड लाओ। चिकित्सक के फोन नंबर दर्ज करें और एक प्यार करता था। यदि आप भटकाव और चक्कर में पड़ जाते हैं, तो यह कार्ड दूसरों को बताता है कि क्या करना है और किसे बताना है।
- आप एक टैग या ब्रेसलेट भी पहन सकते हैं जो आपको मधुमेह के रूप में पहचानता है। यदि आवश्यक हो तो यह दूसरों की पहचान करने और आपकी सहायता करने में मदद करता है।
भाग 3 की 3: खुद को शिक्षित करें
टाइप 1 डायबिटीज को समझें। टाइप 1 मधुमेह रोगियों में, अग्न्याशय की β (बीटा) कोशिकाओं में पर्याप्त इंसुलिन को संश्लेषित करने और टाइप 1 मधुमेह का कारण बनने की क्षमता नहीं होती है। शरीर एंटीबॉडी का उत्पादन करता है जो कोशिकाओं को बनाने वाले इंसुलिन को स्वचालित रूप से नष्ट कर देता है। बीटा कोशिकाएं और कभी-कभी अग्नाशयी आइलेट्स, अग्न्याशय का हिस्सा जिसमें अंतःस्रावी कोशिकाएं होती हैं। इंसुलिन की अनुपस्थिति में, ग्लूकोज रक्तप्रवाह में जमा होता है और रक्त शर्करा के स्तर को बढ़ाता है।
- टाइप 1 मधुमेह सैद्धांतिक रूप से किसी भी उम्र में विकसित हो सकता है लेकिन आमतौर पर 30 वर्ष से कम उम्र के लोगों में होता है और यह सबसे आम प्रकार का किशोर मधुमेह है। टाइप 1 मधुमेह को जीवन को बनाए रखने के लिए आजीवन इंसुलिन थेरेपी की आवश्यकता होती है। वर्तमान में कोई अन्य इलाज नहीं है। हालांकि, कई अध्ययन अभी भी किए जा रहे हैं और दीर्घकालिक या चिकित्सीय उपचार, जैसे कि कृत्रिम अग्न्याशय, और अग्नाशय या आइलेट सेल प्रत्यारोपण।
टाइप 1 मधुमेह के लक्षण और लक्षणों को पहचानें। शुरुआत में, किशोर मधुमेह हल्के बीमारी का कारण बनता है जो दूसरे के साथ भ्रमित होता है। हालांकि, लक्षण अक्सर लहरों में तेजी से विकसित होते हैं और समय पर टाइप 1 मधुमेह के रूप में निदान और इलाज की आवश्यकता होती है, जो समय के साथ गंभीर हो गए हैं और गंभीर स्वास्थ्य समस्याएं पैदा कर सकते हैं, जैसे कि गुर्दे की विफलता, कोमा और यहां तक कि मौत। यदि आपको निम्नलिखित में से कोई भी लक्षण दिखाई दें तो अपने डॉक्टर को देखें:
- बार-बार प्यास लगना और पेशाब होना, खासकर रात में
- बिना किसी कारण के कमजोरी महसूस करना
- वजन घटना
- दृष्टि बदल जाती है
- आवर्तक फंगल संक्रमण
- लगातार भूख
यह समझें कि मधुमेह एक गंभीर बीमारी है। डॉक्टर हमेशा इसी कारण से ब्लड शुगर कंट्रोल करने की सलाह देते हैं। यहां तक कि एक हल्के हाइपरग्लेसेमिया एक डॉक्टर को देखने के लिए आवश्यक है क्योंकि आप बीमारी की प्रगति तक नुकसान को अनदेखा कर सकते हैं। तो तंग रक्त शर्करा नियंत्रण बहुत जरूरी है।
- आप सोच सकते हैं, "अगर मैं ठीक महसूस करता हूं और मेरी रक्त शर्करा सामान्य से थोड़ी अधिक है, तो क्या गंभीर है?" ये एक मधुमेह के लिए सामान्य भावनाएं हैं, लेकिन उन्हें बदलना होगा। डायबिटीज साइलेंट किलर है; उच्च रक्त शर्करा का स्तर रक्त वाहिकाओं को नुकसान पहुंचा सकता है और कई अंगों (मुख्य रूप से रेटिना (रेटिनोपैथी), गुर्दे (गुर्दे की बीमारी) और हृदय की मांसपेशी (पुरानी अस्पष्टीकृत हृदय रोग) को प्रभावित कर सकता है।
- इस बीमारी को स्वीकार करके एक स्वस्थ और खुशहाल जीवन के लिए प्रयास करना खतरनाक है, लेकिन इसे प्रभावी उपचार और जीवन शैली में संशोधन के साथ प्रबंधित किया जा सकता है।
मधुमेह केटोएसिडोसिस के लक्षणों को पहचानें। यह एक गंभीर मधुमेह जटिलता है जो शरीर में रक्त में एसिड की एक उच्च मात्रा का उत्पादन करता है जिसे केटोन्स कहा जाता है ताकि पर्याप्त इंसुलिन का उत्पादन न करके वसा को ऊर्जा में परिवर्तित किया जा सके। टाइप 1 डायबिटीज वाले सभी रोगियों को घर पर ही अपने पेशाब में कीटोन्स (उच्च अम्लता, ठोस रूप नहीं) के लिए व्यावसायिक रूप से उपलब्ध अभिकर्मक पट्टी के साथ परीक्षण करना सीखना होगा। अभिकर्मक गुच्छे रोग के लिए परीक्षण के प्रत्यक्ष तरीके हैं, क्योंकि वे मूत्र में केटोन्स की एकाग्रता दिखा सकते हैं। हालाँकि, आप मधुमेह केटोएसिडोसिस के अन्य लक्षणों से अवगत हो सकते हैं, जैसे:
- hyperglycemia
- प्यासे
- अक्सर आग्रह करें
- मतली और उल्टी
- पेट दर्द
- कमजोरी, थकान, या उल्टी
- सांस लेने में कठिनाई
- धुंधली दृष्टि
- मुश्किल से ध्यान दे
- यदि आप उपरोक्त लक्षणों में से किसी को भी नोटिस करते हैं, तो आपको अस्पताल में भर्ती होने और उपचार प्राप्त करने के लिए आपातकालीन कक्ष को कॉल करना होगा। मदद के लिए प्रतीक्षा करते समय आपको इंसुलिन की सही खुराक लेने की आवश्यकता होती है।
जानिए हाइपोग्लाइसीमिया के लक्षण। जब इंसुलिन थेरेपी पर, हाइपोग्लाइसीमिया कम भोजन का सेवन, उल्टी, भोजन लंघन, ओवरट्रेनिंग या जब इंसुलिन की खुराक में वृद्धि के साथ विकसित हो सकता है। शीघ्र उपचार के बिना, हाइपोग्लाइकेमिया वाले व्यक्ति को चेतना खो सकती है, इसलिए निम्न संकेतों के बारे में पता करें:
- प्रलाप
- कांप
- सिर चकराना
- उलझन में
- पसीना
- भयानक सरदर्द
- धुंधली दृष्टि
- तेज़ या अनियमित दिल की धड़कन
- ध्यान दें कि एनजाइना जैसे हृदय विकारों के इलाज के लिए उपयोग किए जाने वाले बीटा ब्लॉकर्स में पसीने को छोड़कर हाइपोग्लाइसीमिया के अन्य लक्षण शामिल हो सकते हैं।
- यदि आप उपरोक्त लक्षणों में से किसी का अनुभव करते हैं, तो आपको एक मीठा पदार्थ खाना चाहिए या पीना चाहिए, जैसे कि फलों का रस या चीनी की गोली। स्वीटनर के सिर्फ 15-20 ग्राम का समय पर प्रभाव होता है। 15 मिनट बाद अपने रक्त शर्करा की जाँच करें और यदि यह अभी भी कम है, तो आप एक और 15-20 ग्राम स्वीटनर ले सकते हैं और एम्बुलेंस को कॉल कर सकते हैं।
सलाह
- हालाँकि पूरी तरह से मधुमेह का कोई इलाज नहीं है, लेकिन अब तकनीक और उपचार इस हद तक विकसित हो चुके हैं कि टाइप 1 मधुमेह के रोगियों के लिए एक खुशहाल और स्वस्थ जीवन है अगर वे जानते हैं कि कैसे। अपनी स्थिति पर नियंत्रण रखें।
- टाइप 1 मधुमेह के रोगियों के लिए एक सहायता समूह में शामिल होने पर विचार करें। सहायता समूह में ऑनलाइन और आमने-सामने संपर्क के दो रूप हैं।
- ध्यान रखें कि अध्ययन जो टाइप 1 मधुमेह के इलाज का तरीका ढूंढते हैं, अभी भी चल रहे हैं।
चेतावनी
- हमेशा टाइप 1 मधुमेह का सर्वोत्तम प्रबंधन कैसे करें, इस बारे में अपने डॉक्टर से सलाह लें। आपका डॉक्टर एक उपचार योजना विकसित करने के लिए चर्चा कर सकता है जिसमें आपकी विशेषताओं, परिस्थितियों और निदान के लिए चिकित्सा हस्तक्षेप और जीवन शैली समायोजन शामिल हैं।